¿Qué son los testículos?
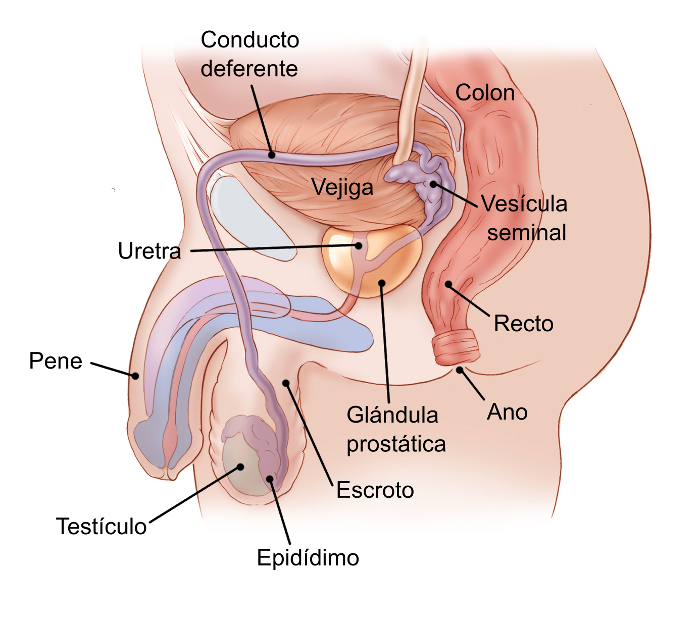
Los testículos (llamados también testes en plural y en latín; y testis en singular) son parte del sistema reproductor masculino. Los dos órganos son normalmente cada uno un poco más pequeños que una pelota de golf en los varones adultos. Se mantienen dentro de un saco de piel llamado escroto. El escroto cuelga debajo de la base del pene.
Los testículos tienen dos funciones principales:
- Producen las hormonas masculinas (andrógenos), como la testosterona
- Producen espermatozoides, las células masculinas necesarias para fertilizar la célula sexual femenina (óvulo), y así comenzar un embarazo.
Las células espermáticas se producen en conductos largos y semejantes a hilos que se encuentran dentro de los testículos llamados túbulos seminíferos. Estas células entonces se almacenan en un pequeño tubo enrollado que se encuentra detrás de cada testículo llamado epidídimo, donde maduran.
Durante la eyaculación, las células espermáticas se transportan desde el epidídimo por el conducto deferente hasta llegar a las vesículas seminales, donde se mezclan con líquidos producidos por las vesículas seminales, la glándula prostática y otras glándulas para formar el semen. Este líquido entonces entra en la uretra (el conducto en el centro del pene por donde pasa la orina o el semen para salir del cuerpo.
Tipos de cáncer de testículo
Los testículos están compuestos de muchos tipos de células, en cada una de las cuales se puede originar uno o más tipos de cáncer. Es importante saber el tipo de célula en el que se originó el cáncer y qué tipo de cáncer es porque se tratan de maneras diferentes y tienen distintos pronósticos.
Los doctores pueden indicar qué tipo de cáncer testicular usted padece al examinar los tejidos con un microscopio.
Tumores de las células germinales
Más del 90% de los tumores cancerosos de testículo se originan en células llamadas células germinales, las cuales producen los espermatozoides. Los tipos principales de tumores de las células germinales en los testículos son: seminomas y no seminomas.
Estos tipos ocurren aproximadamente en un número similar de veces. Muchos cánceres de testículo contienen células no seminomas y células seminomas. Estos tumores con células germinales mixtas se tratan como no seminomas debido a que crecen y se propagan como tales.
Seminomas
Los seminomas tienden a crecer y a propagarse más lentamente que los no seminomas. Los dos subtipos principales de estos tumores son los seminomas clásicos (o típicos) y los seminomas espermatocíticos.
- Seminoma clásico: más del 95% de los seminomas son clásicos. Normalmente éstos se dan en hombres entre las edades de 25 y 45 años.
- Seminoma espermatocítico: este tipo de seminoma es poco común y tiende a presentarse en los hombres de edad avanzada. (La edad promedio es de alrededor de 65 años). Los tumores espermatocíticos tienden a crecer más lentamente y tienen menos probabilidad de propagarse a otras partes del cuerpo en comparación con los seminomas clásicos.
Algunos seminomas pueden aumentar los niveles sanguíneos de una proteína llamada gonadotropina coriónica humana (HCG). La HCG se puede verificar mediante una simple prueba de sangre y se considera como un marcador tumoral para ciertos tipos de cáncer de testículo. Se puede usar para el diagnóstico y para verificar cuán bien el paciente responde al tratamiento.
No seminomas
Estos tipos de tumores de células germinales usualmente se presentan en hombres que están en los últimos años de la adolescencia y a principios de los 30's. Los cuatro tipos principales de tumores no seminomas son el carcinoma embrionario, el carcinoma del saco vitelino, el coriocarcinoma y el teratoma. La mayoría de los tumores son una mezcla de diferentes tipos (algunas veces también con células seminomas), pero esto no altera el tratamiento de la mayoría de los cánceres no seminomas.
Carcinoma embrionario: estas células se encuentran en alrededor del 40% de los tumores testiculares, aunque los carcinomas embrionarios puros ocurren sólo entre el 3% y el 4% de las veces. Cuando son vistos con un microscopio, estos tumores se parecen al tejido de los embriones que se encuentran en sus primeras etapas de formación. Este tipo de cáncer no seminoma tiende a crecer rápidamente y a propagarse fuera del testículo.
El carcinoma embrionario puede aumentar los niveles sanguíneos de una proteína del marcador tumoral llamada alfafetoproteína (AFP), así como de gonadotropina coriónica humana (HCG).
Carcinoma del saco vitelino: a estos tumores se les llama así debido a que sus células se asemejan al saco vitelino de los embriones humanos en sus primeras etapas de formación. Este cáncer se conoce también con otros nombres entre los que se incluyen tumor del saco vitelino, tumor de los senos endodérmicos, carcinoma embrionario infantil u orquidoblastoma.
Esta es la forma más común de cáncer testicular en niños (especialmente en infantes), aunque los carcinomas del saco vitelino puros (tumores que no contienen otros tipos de células no seminomas) son poco comunes en los adultos. Cuando se presenta en niños, estos tumores por lo general se tratan con éxito. Sin embargo, causan más preocupación cuando se presentan en los adultos, especialmente si son puros. Los carcinomas del saco vitelino responden muy bien a la quimioterapia, incluso si se han propagado.
Este tipo de tumor casi siempre aumenta los niveles sanguíneos de AFP (alfafetoproteína).
Coriocarcinoma: este es un tipo de cáncer testicular en los adultos poco común y de rápido crecimiento. El coriocarcinoma puro es más propenso a propagarse rápidamente a otras partes del cuerpo, incluyendo a pulmones, huesos y cerebro. Con más frecuencia se observan células coriocarcinoma con otros tipos de células no seminomas en un tumor de células germinales mixtas. Estos tumores mixtos suelen tener un pronóstico un tanto mejor que los coriocarcinomas puros, aunque la presencia de coriocarcinoma es siempre un hallazgo que es motivo de preocupación.
Este tipo de tumor aumenta los niveles sanguíneos de HCG (gonadotropina coriónica humana).
Teratoma: los teratomas son tumores de células germinales con áreas que, al observarse en un microscopio, se asemejan a cada una de las tres capas de un embrión en desarrollo: el endodermo (la capa más profunda), el mesodermo (la capa intermedia) y el ectodermo (la capa exterior). Los teratomas puros de los testículos son poco comunes y no aumentan los niveles de AFP o HCG. Con más frecuencia, los teratomas se observan como partes de tumores de células germinales mixtas.
Existen tres tipos principales de teratomas:
- Los teratomas maduros son tumores formados por células muy similares a las células de los tejidos adultos. Rara vez se propagan. Por lo general, se pueden curar con cirugía, aunque algunos regresan (recurren) después del tratamiento.
- Los teratomas inmaduros son cánceres que no están tan bien desarrollados con células que se parecen a las de un embrión en sus primeras etapas de formación. A diferencia de un teratoma maduro, este tipo tiende a crecer (invade) hacia los tejidos cercanos, a propagarse fuera del testículo (metástasis), y a regresar años después del tratamiento.
- Los teratomas con malignidad de tipo somático son muy infrecuentes. Estos cánceres tienen algunas áreas que se asemejan a los teratomas maduros, pero tiene otras áreas donde las células se han convertido en un tipo de cáncer que normalmente se desarrolla fuera del testículo (tal como un sarcoma, un adenocarcinoma o incluso leucemia).
Carcinoma in situ del testículo
Los cánceres de las células germinales pueden comenzar como una forma no invasiva de la enfermedad llamada carcinoma in situ (CIS) o neoplasia intratubular de las células germinales. En el CIS testicular, las células lucen anormales cuando se observan con un microscopio, pero aún no se han propagado fuera de las paredes de los túbulos seminíferos (donde se forman las células espermáticas). El carcinoma in situ no siempre evoluciona a cáncer invasivo.
Resulta difícil encontrar el CIS antes de que se haya convertido en cáncer invasivo debido a que generalmente no causa síntomas ni forma una protuberancia que usted o el médico pueda palpar. La única manera de diagnosticar el CIS es mediante una biopsia. (Este es un procedimiento para extraer un poco de tejido con el fin de examinarlo al microscopio). Algunas veces el CIS se descubre casualmente (por accidente) cuando se realiza una biopsia de testículo por algún otro motivo, como esterilidad.
Los expertos tienen distintas opiniones sobre el mejor tratamiento para el CIS. Debido a que el carcinoma en situ no siempre se convierte en un cáncer invasivo, muchos médicos en los Estados Unidos consideran la observación (la “espera vigilante”) como la mejor opción de tratamiento.
Cuando el CIS testicular se convierte en invasivo, sus células ya no sólo están en los túbulos seminíferos, sino que han crecido hacia otras estructuras del testículo. Estas células cancerosas entonces pueden propagarse a los ganglios linfáticos (agrupaciones pequeñas de glóbulos blancos en forma de fríjol) a través de vasos linfáticos (diminutos conductos llenos de líquido que se conectan con los ganglios linfáticos) o a través de la sangre a otras partes del cuerpo.
Tumores estromales
Los tumores también se pueden originar de los tejidos de soporte y productores de hormonas de los testículos (estroma). Esos tumores se conocen como tumores estromales de las gónadas, y corresponden a menos del 5% de los tumores testiculares en los adultos y hasta un 20% de los tumores testiculares infantiles. Los tipos principales son los tumores de las células de Leydig y los tumores de las células de Sertoli.
Tumores de las células de Leydig
Estos tumores se originan de las células Leydig del testículo que normalmente producen las hormonas sexuales masculinas (andrógenos, como la testosterona). Los tumores de las células de Leydig se pueden presentar en adultos y en niños. Con frecuencia, estos tumores producen andrógenos (hormonas masculinas), pero en algunos casos producen estrógenos (hormonas sexuales femeninas).
La mayoría de los tumores de células de Leydig no son cáncer (benignos). Rara vez se propagan fuera del testículo y a menudo se pueden curar con cirugía. Sin embargo, un pequeño número de tumores de células de Leydig se propaga a otras partes del cuerpo. Estos suelen tener un pronóstico desalentador porque generalmente no responden bien a quimioterapia o radioterapia.
Tumores de las células de Sertoli
Estos tumores se originan en las células de Sertoli normales que respaldan y nutren a las células germinales productoras de semen. Al igual que los tumores de las células de Leydig, estos tumores por lo general son benignos. Sin embargo, si se propagan, usualmente no responden bien a la quimioterapia ni a la radioterapia.
Cánceres testiculares secundarios
A los cánceres que comienzan en otro órgano y luego se propagan al testículo se les denomina cánceres testiculares secundarios. Estos no son en realidad cánceres testiculares – no se originan en los testículos. Se les asigna un nombre y reciben tratamiento en función del lugar donde se originaron.
El linfoma es el cáncer testicular secundario más común. El linfoma testicular es más común en hombres mayores de 50 años que los tumores testiculares primarios. El pronóstico depende del tipo y la etapa del linfoma. El tratamiento habitual es la extirpación quirúrgica, seguida de radiación, quimioterapia, o ambas.
En los niños varones que tienen leucemia aguda a veces las células leucémicas pueden formar un tumor en el testículo. Además de quimioterapia para tratar la leucemia, este tumor podría requerir tratamiento con radiación o cirugía para remover los testículos.
Los cánceres de próstata, pulmón, piel (melanoma), riñón y otros órganos también se pueden propagar a los testículos. El pronóstico suele ser desfavorable porque estos cánceres usualmente también se han propagado ampliamente a otros órganos. El tratamiento depende del tipo específico de cáncer.