Introducción
El colangiocarcinoma hiliar (tumor de Klatskin) es una neoplasia infrecuente que se origina en la confluencia biliar o en los conductos hepáticos derecho o izquierdo. Cerca de 3.000 casos de colangiocarcinoma extrahepático son diagnosticados anualmente en los Estados Unidos. El tratamiento del colangiocarcinoma hiliar ha permanecido sin cambios debido a la falta de una terapia adyuvante efectiva. Además, la habilidad para lograr una resección completa está frecuentemente limitada por la naturaleza localmente avanzada del tumor al momento de su presentación.
A diferencia del colangiocarcinoma intrahepático o ductal, que pueden ser tratados con resección hepática o duodenopancreatectomía, respectivamente, el manejo quirúrgico del colangiocarcinoma hiliar ha evolucionado desde su descripción original [1,2]. En las décadas tempranas, el manejo quirúrgico fue primariamente paliativo, generalmente con pobres resultados [3,4]. Los primeros reportes de resección del colangiocarcinoma hiliar comprendían típicamente la resección del árbol biliar con hepaticoyeyunostomía [5,6]. En los últimos 20 años, el manejo quirúrgico del colangiocarcinoma hiliar ha evolucionado debido a los adelantos en las imágenes preoperatorias y a una apreciación mejorada de las características del crecimiento del tumor. Esto ha resultado en el reconocimiento de que la resección hepática es necesaria para manejar tanto la invasión hepática directa como la extensión longitudinal intraductal que caracteriza típicamente al colangiocarcinoma hiliar [7-12]. Este artículo se enfoca en la evaluación preoperatoria y en el manejo quirúrgico actual del colangiocarcinoma hiliar. Las características anatomopatológicas de esta enfermedad, opciones para la evaluación preoperatoria e intraoperatoria y resultados después de la resección y del transplante hepático ortotópico, son discutidos.
Características clínicas
Anatomía patológica y patrones de diseminación
El adenocarcinoma es el subtipo histológico más común. Se han descrito tres subtipos morfológicos del colangiocarcinoma: esclerosante (70%), nodular (20%) y papilar (< 5%) [13]. Pueden coexistir características de los tipos nodular y esclerosante.
Las características del patrón de crecimiento del colangiocarcinoma hiliar incluyen: 1) invasión transmural de los conductos biliares y extensión radial en el tejido periductal y estructuras adyacentes y 2) extensión longitudinal a lo largo de los conductos biliares, en la submucosa [14]. El fenotipo papilar tiene un patrón de crecimiento predominantemente intraluminal con extensión transmural tardía; este subtipo se asocia con un pronóstico más favorable [15]. En contraste, la diseminación longitudinal a lo largo de la pared del conducto con extensión submucosa microscópica, es característica de los subtipos con formación de masa e infiltración periductal [13,16,17]; es esa característica biológica la que a menudo entorpece la posibilidad de obtener márgenes histológicamente negativos. Como demostración de este hecho, el análisis anatomopatológico extensivo en una serie de 29 casos, mostró que la distancia media de la invasión microscópica más allá del margen macroscópico era de 16,8 mm en dirección hacia el hígado y de 6,5 mm en dirección hacia el duodeno; de ahí la dificultad para obtener una resección completa [16]. Estos tumores frecuentemente están acompañados de invasión tanto directa como linfática dentro de los tejidos periductales, ocasionando una fibrosis marcada e infiltración de células inflamatorias. Estos cambios histológicos parecen causar los hallazgos de rigidez, estrechamiento, afinamiento y obstrucción del conducto biliar observados en la colangiografía [17] y la similitud macroscópica entre el tumor y los cambios inflamatorios peritumorales puede hacer que las biopsias preoperatoria e intraoperatoria sean un desafío diagnóstico. La extensión radial del colangiocarcinoma hiliar es también común, resultando frecuentemente en invasión de la vena porta, arterias hepáticas y parénquima hepático adyacente a la placa hiliar [13,14].
El compromiso vascular con o sin obstrucción biliar puede resultar en una atrofia segmentaria o lobar. La obstrucción biliar de larga data aislada puede causar atrofia moderada, mientas que el compromiso venoso portal concomitante usualmente ocasiona una rápida y severa atrofia de los segmentos involucrados [18]. Aproximadamente el 30% de los pacientes sometidos a exploración quirúrgica demuestran evidencia de atrofia lobar [19].
El lóbulo caudado (segmento I) está frecuentemente comprometido, ya sea por invasión directa o por extensión ductal. Los conductos biliares caudados pueden ingresar tanto al conducto hepático derecho como al izquierdo; de hecho, algunas series han identificado infiltración microscópica del tumor en el lóbulo caudado, en casi todos los pacientes con colangiocarcinoma hiliar [20]. En general, el drenaje primario del lóbulo caudado es en el conducto hepático izquierdo [21].
Además de la extensión a lo largo de los conductos biliares, el colangiocarcinoma frecuentemente metastatiza también por vía linfática. Las metástasis linfáticas son halladas en el 30% al 50% de los pacientes sometidos a resección [11,22,23]. Los ganglios linfáticos hiliares y pericoledocianos son los más frecuentemente comprometidos, seguidos por los periportales, del hepático común, pancreáticoduodenales posteriores, celíacos y pre-aórticos [22].
Evaluación preoperatoria
Diagnóstico
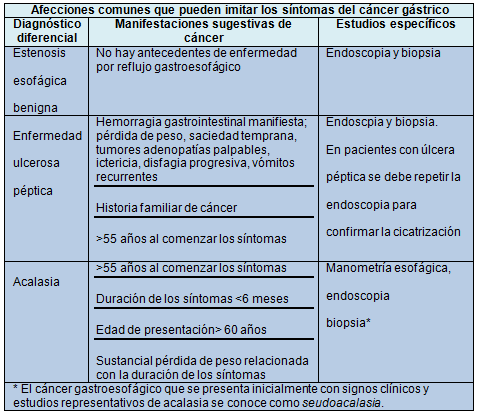
La mayoría de los pacientes con colangiocarcinoma hiliar se presentan clínicamente con ictericia. Sin embargo, hasta un cuarto de los pacientes con ictericia y estenosis biliar tendrán, ya sea estrecheces biliares benignas u otra neoplasia maligna que ha obstruido la confluencia hepática [24,25]. El diagnóstico diferencial de una estenosis biliar incluye las estrecheces benignas (lesión postoperatoria de la vía biliar, colangitis esclerosante primaria, colangiopatía por HIV, síndrome de Mirizzi) y otras neoplasias, tales como el cáncer de vesícula o metástasis en los ganglios linfáticos hiliares. El diagnóstico de un colangiocarcinoma hiliar puede ser un desafío, particularmente en pacientes con colangitis esclerosante primaria, en los que las lesiones tumorales son frecuentemente identificadas en imágenes, sin dilatación biliar intrahepática significativa. En el pasado, la ecografía abdominal fue a menudo el primer estudio diagnóstico para confirmar la dilatación de los conductos biliares, identificar el nivel de la obstrucción y excluir a la litiasis [26]. La ecografía dúplex ha sido también usada para evaluar la extensión del tumor dentro del conducto biliar así como el compromiso vascular [27-29].
En la era actual, el método por imágenes de primera elección en un paciente añoso con ictericia obstructiva son los estudios transversales. La tomografía computada (TC) es usada frecuentemente en primer lugar, pero puede ser inadecuada para una completa evaluación de la extensión del tumor. La colangiopancreatografía por resonancia magnética (CPRM) es una técnica no invasiva y se ha vuelto el método de elección por imágenes para el cáncer de la vía biliar. La CPRM permite la visualización tanto de los conductos biliares obstruidos como de los no obstruidos y brinda importante información, tal como la extensión del tumor dentro del árbol biliar y en el tejido periductal, el compromiso vascular y ganglionar, la atrofia lobar, la invasión del parénquima hepático adyacente y las metástasis a distancia, sin el riesgo de la intubación biliar [30-32]. Aunque no permite el diagnóstico tisular como la colangiografía percutánea, la confirmación histológica no es obligatoria antes de la exploración. Si los estudios por imágenes muestran una lesión estenótica focal de la vía biliar en ausencia de cirugía previa sobre el tracto biliar, de hace el diagnóstico presuntivo de colangiocarcinoma hiliar hasta que se pruebe lo contrario [25]. Para destacar: en los pacientes que requieren drenaje biliar preoperatorio, la colangiografía transhepática percutánea es altamente preferible a la colangiopancreatografía endoscópica retrógrada, porque permite la evaluación del árbol biliar intrahepático mucho más claramente. Es deseable obtener una CPRM antes del drenaje biliar porque la evaluación de la extensión del compromiso biliar frecuentemente es imposible una vez que el árbol biliar es colapsado e intubado.
La utilidad de la tomografía por emisión de positrones (PET por positron emisión tomography) con acumulación focal del trazador nucleótido 18-fluorodesoxiglucosa (FDG) es incierta. Anderson y col., han mostrado que la PET puede detectar colangiocarcinomas nodulares tan pequeños como de 1 cm con una sensibilidad del 85%, pero sólo del 18% para los de morfología infiltrante. La PET llevó a un cambio en el manejo quirúrgico en el 30% de los pacientes evaluados por colangiocarcinoma, debido a la detección de metástasis no sospechadas. Los resultados de la PET deben ser interpretados con precaución en pacientes con colangitis esclerosante primaria o con un stent colocado en la vía biliar, porque pueden darse falsos positivos [33].
Estadificación y evaluación de la resecabilidad
El sistema de estadificación TNM del American Joint Committee on Cancer (AJCC) es el más comúnmente empleado para estadificar el colangiocarcinoma hiliar (Tabla 1). No obstante, este sistema se basa en criterios anatomopatológicos y no brinda información sobre el potencial de resecabilidad. Por lo tanto, otros sistemas de estadificación han sido usados para predecir la resecabilidad y evaluar la extensión de la resección. La clasificación de Bismuth-Corlette estratifica a los pacientes en base a la extensión del compromiso biliar por el tumor [5]. De manera resumida: Tipo I: tumores por debajo de la confluencia de los conductos hepáticos derecho e izquierdo; Tipo II: tumores que alcanzan la confluencia; Tipo IIIa y IIIb: tumores que ocluyen el conducto hepático común y, ya sea, el conducto hepático derecho o el izquierdo, respectivamente; y Tipo IV: tumores que involucran la confluencia y ambos conductos hepáticos, derecho e izquierdo. Aunque no incorpora la extensión radial del tumor, brinda una terminología preoperatoria útil para describir la extensión de la resección hepática que será necesaria para abarcar la extensión intraductal longitudinal del colangiocarcinoma hiliar.
• TABLA 1: Sistema de estadificación TNM del American Joint Committee on Cancer (AJCC) para el cáncer de la vía biliar extrahepática
Tumor primario (T)
T0: sin evidencias de tumor primario
Tis: carcinoma in situ
T1: tumor histológicamente confinado al conducto biliar
T2: tumor que invade más allá de la pared del conducto biliar
T3: tumor que invade el hígado, vesícula, páncreas y/o ramas ipsilaterales de la vena porta (derecha o izquierda) o de la arteria hepática (derecha o izquierda)
T4: tumor que invade cualquiera de los siguientes: vena porta principal o sus ramas bilateralmente, arteria hepática común u otras estructuras adyacentes, tales como el colon, estómago, duodeno o pared abdominal.
Ganglios linfáticos regionales (N)
N0: sin metástasis en los ganglios linfáticos regionales
N1: metástasis en los ganglios linfáticos regionales
Metástasis a distancia (M)
M0: sin metástasis a distancia
M1: con metástasis a distancia
Agrupamiento por estadio
Estadio 0 Tis N0 M0
Estadio IA T1 N0 M0
Estadio IB T2 N0 M0
Estadio IIA T3 N0 M0
Estadio IIB T1,T2 o T3 N1 M0
Estadio III T4 Cualquier N M0
Estadio IV Cualquier T Cualquier N M1 |
El sistema T de estadificación clínica preoperatoria propuesto por Jarnagin y Blumgart [11,19], define tanto la extensión longitudinal como la radial del colangiocarcinoma hiliar, que son factores críticos en la determinación de la resecabilidad. Este sistema de estadificación del z(MSKCC) incorpora 3 factores basado en los estudios por imágenes preoperatorios: 1) localización y extensión del compromiso ductal; 2) presencia o ausencia de invasión venosa portal y 3) presencia o ausencia de atrofia lobar hepática (Tabla 2).
• TABLA 2: Sistema de estadificación de Jarnagin-Blumgart
| Estadio | Compromiso biliar | Compromiso VP | Atrofia lobar |
| T1 | Hilio ± conductos biliares seccionales unilaterales | No | No |
| T2 | Hilio ± conductos biliares seccionales unilaterales | + Ipsilateral
| + Ipsilateral |
| T3 | Hilio ± conductos biliares seccionales bilaterales
Hilio ± conductos biliares seccionales unilaterles
Hilio ± conductos biliares seccionales unilaterales
Hilio ± conductos biliares seccionales unilaterales | Si/No
+ Contralateral
Si/No
Bilateral
|
Si/No
Si/No
+ Contralateral
Si/No
|
Conductos biliares seccionales: anterior derecho, posterior derecho, mediano izquierdo, lateral izquierdo. VP: vena porta.
Los criterios para una enfermedad irresecable incluyen: tumor localmente avanzado extendiéndose a las raíces biliares secundarias (esto es, conductos biliares seccionales [derecho anterior, derecho posterior, izquierdo lateral e izquierdo medial]) bilateralmente, conductos biliares seccionales unilaterales con compromiso de las ramas venosas portales contralaterales, compromiso u oclusión de la vena porta principal proximal a su bifurcación o atrofia de un lóbulo hepático con extensión contralateral del tumor a los conductos biliares seccionales. Para señalar: el conducto hepático derecho es generalmente más corto que el izquierdo y, por lo tanto, es más probable que estén involucrados tempranamente los conductos biliares seccionales sobre la derecha cuando el tumor se origina en la confluencia biliar. Los pacientes que tienen metástasis a distancia, incluyendo las metástasis en grupos de ganglios linfáticos más allá del ligamento hepatoduodenal, también son irresecables. Con la incorporación de estos criterios de resecabilidad, el sistema de estadificación del MSKCC ha estado mostrando una buena correlación tanto con la resecabilidad quirúrgica como con la sobrevida [11].
Manejo preoperatorio
Drenaje biliar preoperatorio
La influencia del drenaje biliar preoperatorio sobre los resultados es controversial [34-36]. El drenaje biliar preoperatorio se asocia con un riesgo aumentado de colangitis, prolongación de la estadía hospitalaria y puede entorpecer la habilidad para determinar la extensión del tumor durante la cirugía. Sin embargo, la obstrucción biliar no aliviada se asocia con disfunción hepática y renal y coagulopatía [36-39]. La mayoría de los pacientes con colangiocarcinoma hiliar se beneficiarán con un drenaje biliar del hígado remanente anticipado para aumentar su capacidad de hipertrofia post-resección. Debido a las potenciales dificultades para la inserción endoscópica efectiva de un stent, y para definir óptimamente la anatomía biliar intrahepática, el drenaje biliar es realizado frecuentemente transhepáticamente en los pacientes con colangiocarcinoma hiliar. Las complicaciones reportadas de la colocación percutánea transhepática del catéter incluyen: hemobilia, pseudoaneurisma de la arteria hepática, fístula entre arteria hepática y conducto biliar o entre arteria hepática y vena porta [40] e implante metastático en el trayecto del catéter [41,42].
Embolización de la vena porta
La resección > 80% del volumen total del hígado se asocia con complicaciones mayores y hospitalización prolongada para los pacientes con función hepática normal [43-46] y la resección > 60% del volumen total del hígado se asocia con un aumento en las complicaciones mayores, insuficiencia hepática postoperatoria y mortalidad, en los pacientes con función hepática comprometida por enfermedad hepática crónica, obstrucción biliar crónica o quimioterapia en altas dosis [47,48]. La embolización preoperatoria de la vena porta (EVP) fue descrita por primera vez en 1986 y es usada en la actualidad para aumentar el volumen y la funcionalidad del hígado remanente futuro (HRF) [49]. Esta estrategia ha sido usada previamente a la resección hepática mayor por colangiocarcinoma hiliar [44,50-53], carcinoma hepatocelular [54-57] y resección hepática por metástasis colorrectales [58-60].
Varios estudios han encontrado que la embolización de la vena porta acelera la función mitocondrial hepática e induce la proliferación de hepatocitos en los segmentos no embolizados [55,61-64]. Los beneficios potenciales de la EVP son su habilidad para inducir la hipertrofia del futuro remanente hepático, reduciendo de esta manera el riesgo de insuficiencia hepática postoperatoria y su habilidad para permitir la resección curativa para pacientes que, de otra manera, serían considerados irresecables debido a un HRF insuficiente. Ensayos prospectivos randomizados y series institucionales individuales apoyan la seguridad y eficacia de la EVP preoperatoria [12,43,53,54,65-68]. Una potencial desventaja de realizar la EVP es que, a veces, es difícil determinar preoperatoriamente si se requerirá una hepatectomía derecha o izquierda si el tumor está ubicado centralmente en el hilio. En la actualidad, no hay evidencia que apoye el uso rutinario de la EVP para el colangiocarcinoma hiliar, pero la EVP debería ser considerada para los pacientes potencialmente resecables con función hepática normal cuando se anticipa un HRF < 20% del volumen hepático total, o en pacientes con función hepática comprometida cuando se anticipa un HRF < 40% del volumen hepático total. La mayoría de los pacientes con colangiocarcinoma hiliar se presentan con ictericia y son considerados con función hepática comprometida inducida por la colestasis.
Laparoscopía de estadificación
A pesar de exhaustivos estudios por imágenes preoperatorios, una proporción significativa de pacientes presentan una enfermedad irresecable al momento de la laparotomía [11,23]. De los pacientes que son explorados con intento curativo, sólo el 40% al 50% son finalmente resecables, lo que ha motivado una evaluación del papel de la laparoscopía de estadificación para los pacientes con colangiocarcinoma hiliar. El rendimiento y la precisión de la laparoscopía para los pacientes con colangiocarcinoma hiliar está entre el 25%~42% y 42%~53%, respectivamente [69-71]. También puede usarse la ecografía laparoscópica, que ha mostrado aumentar el rendimiento en hasta un 17% [70]. Para usar esta tecnología selectivamente en pacientes con una probabilidad muy alta de albergar metástasis ocultas, el sistema de estadificación del MSKCC ha sido empleado para predecir los hallazgos de metástasis ocultas durante la laparoscopía. En pacientes con tumores T2/T3, el 36% tenían metástasis ocultas detectadas en la laparoscopía versus 9% en pacientes con tumores T1 (P = 0,02) [69], sugiriendo que la laparoscopía debería ser usada para los pacientes con tumores T2/T3.
Cirugía
Resecabilidad y tasa de resección curativa
Aunque los datos de los resultados después del tratamiento quirúrgico del colangiocarcinoma hiliar consignados en este trabajo provienen de centros terciarios de referencia, menos de la mitad de esos reportes incluyen más de 100 casos, atestiguando la rareza de la enfermedad. La tasa de resecabilidad fue altamente variable, entre el 28% y 95%, y la tasa de resección curativa entre el 14% y 95% [8-12,15,19,20,36,65,66,72-88]. Esta amplia variación de la resecabilidad es debida probablemente a los métodos heterogéneos de selección de pacientes, diferencias en las técnicas de imágenes preoperatorias y un amplio rango de datos para la inclusión en esos estudios.
Morbilidad y mortalidad
Debido a las complejas resecciones biliares y hepáticas requeridas para obtener una remoción completa, los riesgos de morbilidad y mortalidad perioperatorias son significativos. Las tasas de morbilidad y mortalidad son del 14% al 76% y del 0% al 19%, respectivamente. La morbilidad perioperatoria incluye hemorragia, fístula biliar, insuficiencia hepática y complicaciones infecciosas (colangitis, abscesos hepáticos, abscesos intraabdominales, infección de la herida y neumonía). De ellas, las complicaciones infecciosas son particularmente comunes y representan el 50% al 80% de todas las complicaciones [11,23,85,88]. Debido al significativo riesgo perioperatorio de complicaciones, la naturaleza compleja del manejo quirúrgico y la rareza de este tumor, los pacientes son mejor atendidos derivándolos a centros terciarios de referencia. La insuficiencia hepática postoperatoria y su mortalidad se han asociado con la extensión de la resección hepática [9,75]. Sin embargo, reportes recientes han sugerido un descenso en la morbilidad y mortalidad con el uso de la EVP preoperatoria, aún en hepatectomías extendidas [67]. Investigaciones adicionales pueden determinar si la mayor utilización de esta técnica puede mejorar el riesgo perioperatorio.
Resultados después de la resección
Las tasas publicadas de sobrevida a 5 años varían desde el 25% al 40% en series recientes. Se ha demostrado que muchos factores clínico-anatomopatológicos tienen un impacto positivo en el resultado a largo plazo, incluyendo el estado histológico negativo de los márgenes [8,9,11,12,15,19,65,74,76-78,81,83,86,88-94], la resección hepática concomitante [11,15,74,75], la falta de compromiso ganglionar [8,11,12,15,36,77,85,88,91,93,94], estadio TNM bajo [81], grado de tumor bien diferenciado [8,11,15,36,66,81,85,88,91], morfología papilar del tumor [15] y ausencia de invasión perineural [8,12,85,86]. De estos, la resección completa con márgenes histológicos negativos es el único factor modificable y es, por lo tanto, el objetivo primario de la terapia quirúrgica. Existe una estrecha asociación entre la resección hepática y la negatividad de los márgenes [9,11,23,82,83]. El efecto de la resección R1 versus la no resección sobre el resultado ha sido controversial en la literatura quirúrgica [12,44,81,90,95,96], con algunos estudios recientes que reportan mejoría en la sobrevida después de la resección R1 en comparación con los pacientes con enfermedad irresecable [23,79,88].
Recidiva después de la resección
La recidiva después de la resección ocurre frecuentemente, en hasta el 50% al 75% de los casos [23,36,97]. Los sitios más comunes de recurrencia después de la resección incluyen el porta hepatis, hígado y peritoneo [23,36,77,83,95,97]. El tiempo medio para la recidiva es de 12 a 43 meses [23,36,77,97]. Los factores pronósticos para la sobrevida libre de recidiva incluyen el grado histológico, estadios T y N y estado de los márgenes [23,36,95,97]. Dado que los pacientes con enfermedad recidivada no son pasibles de terapia curativa, los adelantos en la terapia adyuvante son esenciales para mejorar el resultado a largo plazo.
Resección hepática mayor
En los pasados 20 años ha habido un aumento en el uso de la resección hepática en pacientes con colangiocarcinoma hiliar. Las resecciones hepáticas mayores se ocupan tanto de la invasión hepática directa como de la extensión intraductal del colangiocarcinoma hiliar, para lograr márgenes de resección radial y longitudinal negativos. La incorporación de las resecciones hepáticas mayores como una estrategia quirúrgica fundamental para esta enfermedad, ha aumentado la proporción de resecciones R0 [9,11,23,82,83], mejorado los resultados de sobrevida libre de enfermedad y disminuido la prevalencia de las recidivas hepáticas [23]. Interesantemente, varios reportes han demostrado una sobrevida mejorada con la resección hepática mayor aún en los pacientes sometidos a resección R0 [11,23] y pobres resultados asociados con la resección aislada del conducto biliar [9,72].
No obstante, es incierto si la resección hepática mayor puede o no mejorar la sobrevida para los pacientes con colangiocarcinoma hiliar tipo I o II de la clasificación de Bismuth y Corlette. Ikeyama y col., evaluaron retrospectivamente el resultado quirúrgico de 54 pacientes con colangiocarcinoma hiliar tipo I y II de Bismuth-Corlette y demostraron beneficios en la sobrevida en la hepatectomía derecha con lobectomía del caudado para los tumores nodulares y esclerosantes, pero no para los papilares [98]. Sin embargo, otros han reportado una diferencia no significativa entre la hepatectomía y la resección aislada del conducto biliar para los tumores de tipo I y II de B-C [99]. Esto necesita una evaluación adicional con grandes estudios y un prolongado seguimiento alejado, antes de evaluar el verdadero impacto de la hepatectomía para esos tumores.
Resección del lóbulo caudado
Los conductos del lóbulo caudado se unen a los conductos hepáticos derecho e izquierdo cerca de su confluencia, aunque el drenaje primario es hacia el conducto hepático izquierdo [20,21]. Esta íntima relación anatómica explica la observación de que el lóbulo caudado está comprometido por el colangiocarcinoma hiliar en el 40% al 98% de los pacientes [20,21,100,101]. Estudios retrospectivos han mostrado una disminución en la recidiva local [102] y una mejora en la sobrevida a 5 años [36,74] cuando se efectúa la resección concomitante del lóbulo caudado. No obstante, la resección de rutina del lóbulo caudado permanece controversial. La mayoría de las instituciones realizan la resección del lóbulo caudado selectivamente, dependiendo de la ubicación del tumor.
Disección de los ganglios linfáticos
La metástasis en los ganglios linfáticos regionales es común y es un factor pronóstico importante que influye en la sobrevida después de la resección de un colangiocarcinoma hiliar [8,23,81]. Kitagawa y col., evaluaron 110 pacientes que fueron sometidos a resección por colangiocarcinoma hiliar con disección de los ganglios linfáticos incluyendo tanto los regionales como los para-aórticos y encontraron que en el 47% no habían ganglios comprometidos, 35% tenían metástasis en los ganglios regionales y 17% tenían metástasis en los ganglios regionales y en los para-aórticos [22]. La sobrevida a 5 años fue del 30% para los pacientes con ganglios negativos, 15% para los pacientes con metástasis en los ganglios regionales y 12% para aquellos con metástasis en los ganglios regionales y para-aórticos. Otros estudios han mostrado peor sobrevida para aquellos con compromiso ganglionar más allá del ligamento hepatoduodenal, con sobrevida a 5 años del 0% al 6% [8,81,88]. Por lo tanto, la disección de rutina de los ganglios linfáticos más allá del ligamento hepatoduodenal no es recomendable. Los pacientes con ganglios linfáticos más allá del ligamento hepatoduodenal macroscópicamente comprometidos son considerados con una enfermedad irresecable.
Resección de la vena porta
La resección y reconstrucción de la vena porta ha sido realizada en el colangiocarcinoma hiliar con resultados conflictivos [9,50,89,103]. Aunque varias series retrospectivas no han mostrado diferencia en la mortalidad operatoria entre los pacientes sometidos a la resección de la vena porta y los que no lo fueron [9,50,89], el impacto de la resección de la vena porta sobre la sobrevida a largo plazo es menos claro. Neuhaus y col., propusieron la resección de la vena porta como parte de una resección “no-touch” del tumor y del tejido adyacente [9]. La resección de la vena porta fue identificada como un factor pronóstico independiente positivo en su análisis multivariado de pacientes sometidos a resecciones R0, cuando la mortalidad dentro de los primeros 60 días fue excluida. No obstante, la mortalidad global dentro de los 60 días después de la resección de la vena porta fue del 17% en comparación con el 5% de los pacientes sin resección portal y todas esas muertes ocurrieron después de resecciones no curativas. Otros estudios han mostrado sobrevida equivalente o peor en pacientes sometidos a resección en bloque de la vena porta [50,89,104]. Es probable que el papel de la resección de rutina de la vena porta (como fue preconizado por Neuhaus) no será claramente delineado a menos que un ensayo clínico randomizado pueda ser completado.
Resultados quirúrgicos con el tiempo
Muchas series han evaluado el resultado perioperatorio y la sobrevida con el tiempo. Los resultados quirúrgicos han mejorado en la década de 1990 con la mayor habilidad para realizar resecciones R0, lo que probablemente se deba al uso aumentado de la resección hepática mayor [75,80,93,105]. Estudios recientes también han demostrado una mejora en la morbilidad y mortalidad en comparación con las décadas anteriores, lo que probablemente responda a los adelantos en los cuidados globales perioperatorios.
Procedimientos paliativos
La mayoría de los pacientes con colangiocarcinoma hiliar no son candidatos para la resección. Para esos pacientes, el objetivo primario de la terapia es paliar los efectos de la obstrucción biliar tales como el prurito intratable y la colangitis. Los pacientes que reciben terapias no operatorias, tales como la quimio y la radioterapia, también requieren una función hepática óptima antes de comenzar el tratamiento y, entonces, también demandan un drenaje biliar. La paliación de la ictericia puede ser lograda mediante un bypass quirúrgico bilio-entérico o con lo colocación percutánea/endoscópica de un stent en el árbol biliar. Este último es generalmente el abordaje preferido para la paliación y se asocia con morbilidad más baja y tasas de éxito similares, en comparación con los abordajes quirúrgicos [106-110]. La descompresión biliar operatoria es realizada en los pacientes con tumores localmente avanzados que son hallados como irresecables durante la exploración y ya tienen, por lo tanto, la morbilidad potencial de la laparotomía. Las tasas de éxito de la descompresión biliar endoscópica o percutánea han sido reportadas entre el 69% y el 97% [111-113]. La intervención endoscópica para los tumores biliares proximales es generalmente desafiante, por el compromiso de múltiples conductos biliares requiriendo 2 o más stents; de hecho, las tasas de permeabilidad de los stents endobiliares son más bajas que las vistas en los tumores distales [114,115]. Por lo tanto, generalmente se prefiere el drenaje percutáneo. En ausencia de colangitis, la colocación unilateral de un stent es habitualmente suficiente para aliviar la ictericia [112,113,116]. El drenaje biliar a través de un lóbulo atrófico usualmente no alivia la ictericia y debería ser evitado, a menos que sea realizado por colangitis [96]. Para los pacientes con enfermedad irresecable, los stents metálicos son preferibles por su permeabilidad superior a largo plazo y su relativo costo-beneficio, en comparación con los stents plásticos [108,117-119].
La terapia fotodinámica (TFD), un método ablativo local que comprende la inyección intravenosa de porfirina, un fotosensibilizador, seguido por irradiación láser con una longitud de onda definida en el lecho del tumor a través de una colangioscopía, ha sido usada para el colangiocarcinoma hiliar [120]. Estudios no controlados utilizando la TFD en pacientes con cáncer irresecable de la vía biliar sugirieron una mejora en la sobrevida junto con la facilitación de la descompresión biliar [121-135]. Dos ensayos prospectivos y randomizados comparando la TFD con la colocación solamente del stent biliar en pacientes con colangiocarcinoma irresecable, sugieren una prolongación en la sobrevida después de la TFD [126,127].
Transplante de hígado
En el tratamiento del colangiocarcinoma hiliar, el transplante hepático ortotópico (THO) ofrece la ventaja de la resección de todas las estructuras que pueden estar comprometidas por el tumor, incluyendo la vena porta, los conductos hepáticos bilaterales y los lóbulos hepáticos atróficos. Entonces, la hepatectomía total puede permitir una resección R0 aún en tumores localmente muy avanzados, que están más allá de los criterios de resección. Desafortunadamente, la experiencia inicial con el THO para el colangiocarcinoma hiliar fue decepcionante [128-130]. El Cincinnati Transplant Tumor Registry reportó una sobrevida a 5 años del 28%, con una tasa de recidiva tumoral del 51% [130]. Los centros de transplante hepático españoles reportaron similares resultados, con sobrevida a 5 años del 30% y tasas de recidiva del tumor del 53%, en 36 pacientes con colangiocarcinoma hiliar irresecable no diseminado [131]. Como consecuencia de estos resultados iniciales y de la limitada disponibilidad de órganos, el colangiocarcinoma hiliar fue percibido como una contraindicación relativa para el THO.
Recientemente, el así llamado “Protocolo Mayo” ha sido desarrollado con la intención de tratar un grupo altamente seleccionado de pacientes con colangiocarcinoma hiliar, con un estricto régimen de estadificación preoperatoria y tratamiento neoadyuvante, seguido de THO [132]. Este protocolo fue desarrollado en la Clínica Mayo para tratar pacientes seleccionados con colangiocarcinoma hiliar irresecable o colangiocarcinoma hiliar originándose en el escenario de una colangitis esclerosante primaria. Los criterios de inclusión comprenden: 1) enfermedad irresecable localmente avanzada, con citología intraluminal por cepillado positiva, biopsia intraluminal positiva o CA 19-9 ³ 100 en el escenario de una estenosis maligna radiográfica; 2) colangitis esclerosante primaria con enfermedad resecable y 3) ausencia de contraindicaciones médicas para el THO. Desde el año 2003, la aneuploidía biliar demostrada por análisis digital de imagen [133] y la hibridación fluorescente in situ, han sido consideradas equivalentes a la citología [134]. Los criterios de exclusión comprenden: 1) enfermedad extrahepática, incluyendo compromiso de los ganglios linfáticos regionales; 2) infección no controlable; 3) intento previo de resección; 4) tratamiento previo con radiación o quimioterapia y 5) neoplasia maligna previa dentro de los 5 años. En este protocolo, los pacientes reciben radioterapia con irradiación externa a una dosis de 4.500 cGy con fluoruracilo (5-FU) concomitante. Después de esto, se administra braquiterapia transcatéter con Iridium-192 con una dosis de 2.000 a 3.000 cGy. Posteriormente, los pacientes reciben capecitabina oral según tolerancia hasta el transplante. Importantemente, antes del transplante los pacientes son sometidos a una laparotomía de estadificación, realizándose en ese momento una biopsia de los ganglios linfáticos perihiliares, así como de cualquier ganglio linfático o nódulo sospechoso de ser tumoral. Sólo los pacientes con operaciones de estadificación negativas continúan siendo elegibles para el transplante.
Por lo tanto, los pacientes elegibles para THO bajo este protocolo tienen tumores localmente avanzados pero no enfermedad ganglionar. Además, el prolongado curso de terapia neoadyuvante, laparotomía de estadificación y tiempo en la lista de espera para el THO, brindan una oportunidad para excluir a los pacientes que demuestran progresión de la enfermedad. Esta selección altamente rigurosa y sesgada a favor de los pacientes con enfermedad biológicamente favorable, se refleja en los resultados tempranos publicados por el grupo Mayo. En 38 pacientes que fueron sometidos a este protocolo se reportó una tasa de sobrevida a 5 años del 82% [135] (en comparación con una tasa a 5 años del 21% después de la resección, que incluyó pacientes con enfermedad ganglionar [P = 0,022]). Los pacientes que finalmente fueron sometidos a THO fueron generalmente jóvenes (edad media 48 años). El análisis anatomopatológico de las piezas de resección confirmó un estado N0 y R0 en todos los pacientes. Sin embargo, sólo el 58% de los pacientes tenían cáncer histológicamente comprobado. Los resultados posteriores de 65 pacientes bajo este protocolo mostraron una sobrevida a 1 año del 91% y del 76% a los 5 años (seguimiento promedio de 32 meses) [136]. En la actualidad, el THO no puede ser considerado como una forma de terapia estándar para el colangiocarcinoma hiliar en los pacientes con enfermedad resecable, pero ofrece una opción potencial para los pacientes con colangitis esclerosante primaria subyacente. El colangiocarcinoma que complica a la colangitis esclerosante primaria frecuentemente se descubre en un estadio avanzado, lo que impide una terapia efectiva. Rosen y col., investigaron 70 pacientes con colangitis esclerosante primaria prospectivamente, por un promedio de 30 meses, y hallaron que el colangiocarcinoma estaba presente en al menos el 7% de los pacientes y en el 42% de los pacientes autopsiados [137]. Otro reporte mostró que un 10% de pacientes con colangitis esclerosante primaria sometidos a transplante hepático tenían un colangiocarcinoma no sospechado [138]. Son necesarios estudios adicionales para definir completamente el papel del transplante ortotópico de hígado.
Conclusión
La resección quirúrgica sigue siendo el tratamiento principal del colangiocarcinoma hiliar. Los márgenes de resección negativos enriquecidos por las resecciones hepáticas mayores se asocian con resultados mejorados. El manejo pre-resección con drenaje biliar, embolización de la vena porta y laparoscopía de estadificación debería ser considerado en pacientes seleccionados. Se necesita evidencia adicional para definir completamente el papel del transplante hepático ortotópico. Son necesarios adelantos en la terapia adyuvante para mejorar los resultados a largo plazo.
♦ Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi
.jpg)