Autor/a: Laura Boucai, Mark Zafereo, Maria E. Cabanillas
Fuente: JAMA. 2024;331(5):425-435
| Introducción |
Aproximadamente el 1,2% de las personas en los Estados Unidos serán diagnosticadas con cáncer de tiroides en algún momento de su vida. La incidencia del cáncer de tiroides ha aumentado un 313% en las últimas 4 décadas, principalmente debido a una mayor detección. Un cambio en la biología tumoral con una mayor incidencia de cáncer de tiroides en etapa avanzada también puede explicar parcialmente esta tendencia. Aunque el cáncer de tiroides es común, la sobrevida relativa a 5 años es alta (98,5%). El reconocimiento del curso indolente con un pronóstico excelente en la mayoría de los casos ha resultado en recomendaciones contra el cribado, mitigando así la sobredetección.
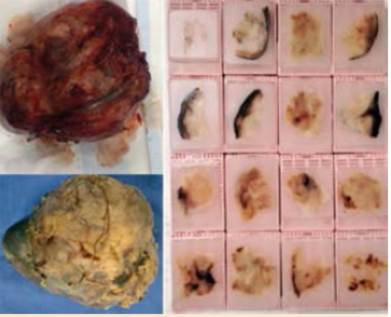
El carcinoma papilar de tiroides representa cerca del 84% de los casos. El papilar, el folicular (~4%) y el oncocítico (~2%) son cánceres de tiroides bien diferenciados. Los subtipos menos comunes y más agresivos incluyen el carcinoma de tiroides poco diferenciado y el anaplásico que surgen del cáncer de tiroides bien diferenciado después del acúmulo de mutaciones genéticas. El cáncer medular de tiroides (~4%) surge de las células C parafoliculares. La tiroidectomía total con o sin terapia con yodo radiactivo se ha recomendado típicamente para el tratamiento de la mayoría de las formas de cáncer tiroideo. Las pruebas de perfil molecular han permitido un tratamiento más personalizado. Las mutaciones genéticas específicas definen fenotipos patológicos únicos, con presentaciones clínicas distintivas y susceptibilidad al yodo radiactivo y terapias dirigidas que se pueden utilizar para personalizar el tratamiento.
| Epidemiología y detección |
El cáncer de tiroides es el 9° cáncer más común en todo el mundo, el 7° cáncer más común en mujeres y el cáncer más común en adolescentes y adultos menores de 40 años. Los datos del programa Surveillance, Epidemiology, and End Results 9 (SEER-9) muestran que la incidencia del cáncer de tiroides ha aumentado desde 1974-1977 hasta 2010-2013, de 4,6 a 14,4 casos por 100.000 personas-año, en gran medida debido a la detección de cánceres pequeños asintomáticos con una mayor incidencia en mujeres que en hombres. Las tasas de mortalidad por cáncer de tiroides se han mantenido bajas en 0,5 por 100.000 habitantes por año en EE.UU., con una tasa de sobrevida relativa a 5 años del 98,5% que varía según la histología y el estadio de la enfermedad. Aunque el cáncer de tiroides anaplásico representa solo el 1%, contribuye al 19,9% de la mortalidad anual relacionada con cáncer de tiroides con una sobrevida general media de 6,5 meses. El Grupo de Trabajo de Servicios Preventivos de los EE. UU. recomienda no realizar la detección del cáncer de tiroides en adultos asintomáticos.
| Factores de riesgo modificables y hereditarios |
La exposición a la radiación ionizante en la infancia tiene la asociación más fuerte con el cáncer papilar de tiroides (1,3-35,1 casos por 10.000 personas-año). Una edad más joven al momento de la exposición también se asoció con un mayor riesgo de cáncer de tiroides relacionado con radiación, y este riesgo persistió casi 30 años después de la exposición.
La mayoría de los factores de riesgo de cáncer de tiroides no son modificables: edad, sexo, raza o etnia y antecedentes familiares son los predictores de riesgo más fuertes. La edad avanzada se asocia con mayor incidencia y peor sobrevida. Las mujeres tienen una incidencia de cáncer de tiroides tres veces mayor que los hombres, una proporción observada de manera consistente en todo el mundo, y constante a lo largo del tiempo. El 25% de los pacientes con carcinoma medular de tiroides tienen variantes de secuencia de línea germinal asociadas con síndromes hereditarios de neoplasia endocrina múltiple tipos 2A y 2B. Las formas hereditarias de cáncer de tiroides bien diferenciado ocurren en el 3% al 9% de los casos.
En el registro nacional de pacientes danés, con más de 8 millones de residentes seguidos entre 1978 y 2013, el bocio nodular no tóxico se asoció con un mayor riesgo de cáncer de tiroides. Un nivel más alto de tirotropina sérica preoperatoria también se asoció con cáncer de tiroides en un estudio de cohorte retrospectivo de 843 pacientes sometidos a cirugía por nódulos tiroideos unilaterales o bilaterales, glándula tiroides grande o enfermedad tiroidea autoinmune.
| Diagnóstico |
Los nódulos tiroideos pueden detectarse en el examen físico o diagnosticarse incidentalmente en estudios de diagnóstico por imágenes. La prevalencia de nódulos tiroideos palpables es de aproximadamente el 5% en mujeres y 1% en hombres que viven en áreas del mundo con suficiente yodo. Los estudios han informado la detección de nódulos tiroideos con ecografía de tiroides de alta resolución en 19% a 68% de individuos seleccionados al azar, más comúnmente en mujeres. Las guías actuales sugieren que entre 7% y 15% de los nódulos tiroideos son malignos.
Las guías de la Asociación Americana de Tiroides recomiendan evitar la biopsia de nódulos menores de 1 cm. Las características ecográficas de la tiroides ayudan a determinar cuándo es necesaria una aspiración con aguja fina. Las características ecográficas, incluyendo el tamaño del nódulo, la ecogenicidad, los bordes, la vascularización y la presencia de calcificaciones, tienen una sensibilidad del 64% al 77% y una especificidad del 82% al 90% para detectar malignidad. El sistema de clasificación ecográfica del Colegio Americano de Radiología (ACR-TIRADS) tuvo el mejor desempeño diagnóstico.
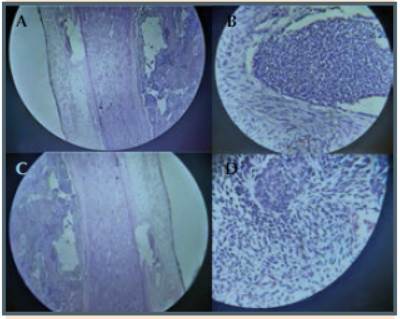
Los nódulos de 1 cm o más solo deben biopsiarse cuando las características ecográficas sean preocupantes para enfermedad maligna. Las características ecográficas que sugieren malignidad incluyen bordes irregulares, hipoecogenicidad, aumento de la vascularización, microcalcificaciones y más alto que ancho en la vista transversal. El sistema de clasificación Bethesda, recientemente actualizado, proporciona un marco para la evaluación de la citopatología tiroidea. En el caso de la citología indeterminada (Bethesda III y IV), que puede ocurrir en hasta el 30% de los casos, las pruebas moleculares ayudan a refinar el diagnóstico. La citología benigna (Bethesda II) o maligna (Bethesda V o VI) no requiere pruebas moleculares.
Los pacientes con cáncer de tiroides generalmente son asintomáticos. Los pacientes que presentan una masa en el cuello, disfagia, sensación de globo y ronquera suelen tener una enfermedad más avanzada.
| Subtipos histológicos y perfil molecular |
La caracterización molecular del cáncer de tiroides ha ayudado a refinar la interpretación de la citología indeterminada y definir subtipos distintos de carcinoma de tiroides, cada uno con un comportamiento clínico específico, susceptibilidad al yodo radiactivo y terapias dirigidas. En el cáncer de tiroides avanzado (cuando la enfermedad es metastásica y no responde al yodo radiactivo), se realizan pruebas moleculares para identificar terapias dirigidas específicamente a la mutación genética que da lugar a estos tumores. Las variantes genéticas más comunes que se asocian con el cáncer de tiroides y promueven su crecimiento se encuentran en las proteínas de la vía de la proteína quinasa activada por mitógenos (MAPK) intracelular.
La variante genética más común es BRAF V600E, que se encuentra en aproximadamente el 60% de los pacientes con cáncer papilar de tiroides. La mutación BRAF V600E se presenta con mayor frecuencia en carcinomas papilares de tiroides de variantes clásicas y de células altas, que tienen una alta frecuencia de metástasis en ganglios linfáticos cervicales, recurrencias locorregionales y son menos sensibles al yodo radiactivo.
Las mutaciones RAS se presentan en aproximadamente el 13% de los cánceres papilares de tiroides y en el 25% al 50% de los cánceres foliculares de tiroides. Los cánceres de tiroides con mutaciones RAS son propensos a la invasión vascular y conservan la capacidad de responder al yodo radiactivo.
Las fusiones cromosómicas ocurren en el 15,3% de los adultos y en el 60% al 70% de los niños con cáncer papilar de tiroides que no tienen mutaciones BRAF y RAS. Las fusiones RET son la fusión cromosómica más común (6,8%). En la población pediátrica, las fusiones cromosómicas se asocian con un comportamiento más invasivo y una disminución de la respuesta a la terapia. Los carcinomas de tiroides oncocíticos (anteriormente carcinomas de células de Hürthle) son genéticamente distintos, con pérdida de un brazo de la mayoría de los cromosomas (haploidía) y duplicación de los cromosomas 5 y 7. El cáncer de tiroides diferenciado de alto grado, los carcinomas de tiroides poco diferenciados y los cánceres de tiroides anaplásicos derivados de células foliculares tiroideas, son raros (~6%), tienen una mayor carga de mutaciones, son menos receptivos al yodo radiactivo y tienen la mayor mortalidad por cáncer de tiroides.
El carcinoma medular de tiroides es hereditario en el 25% de los pacientes (mutaciones RET) y se presenta esporádicamente en el 75%. Se debe verificar si hay mutaciones RET en la línea germinal en los pacientes con cáncer medular de tiroides para determinar si es hereditario.
| Vigilancia activa |
A pesar de los esfuerzos educativos de la comunidad médica, el sobrediagnóstico y el sobretratamiento de los cánceres de tiroides sigue siendo una preocupación. En general, los nódulos tiroideos menores de 1 cm y los nódulos tiroideos menores de 1,5 cm sin características ecográficas sospechosas de malignidad deben controlarse con ecografía en lugar de biopsiarse. La observación sin cirugía puede ser apropiada para pacientes seleccionados con cánceres tiroideos papilares pequeños.
| Cirugía |
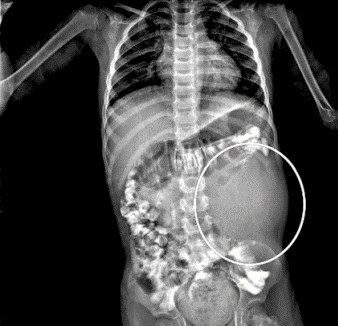
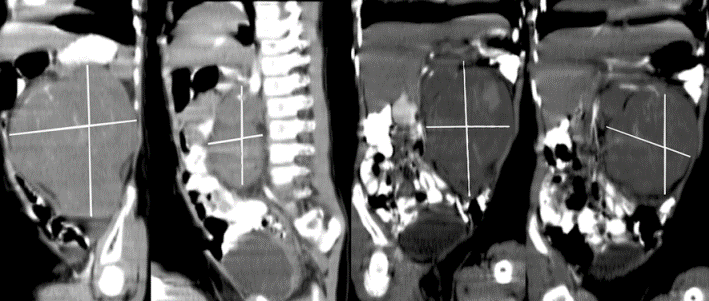
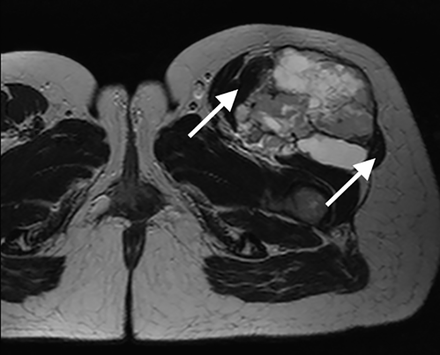
La mayoría de los cánceres de tiroides bien diferenciados (54%) tienen un riesgo bajo de recurrencia y se pueden curar solo con cirugía. Es obligatoria la ecografía cervical de alta definición preoperatoria para evaluar la tiroides y los compartimentos central y lateral del cuello. La tomografía computarizada (TC) del cuello con contraste o la resonancia magnética (RM) se reservan para pacientes con tumores grandes, sospecha de extensión extratiroidea, metástasis en ganglios linfáticos o histologías agresivas (es decir, cáncer medular de tiroides, cáncer de tiroides poco diferenciado, cáncer anaplásico de tiroides).
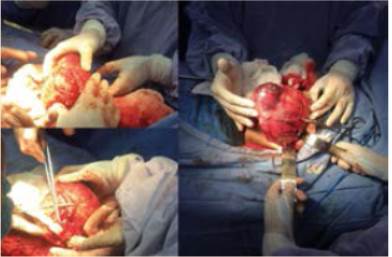
Los pacientes que se someten a cirugía deben tener una evaluación preoperatoria de las cuerdas vocales para asegurar la movilidad bilateral. Para el cáncer de tiroides unilateral bien diferenciado menor de 4 cm, a menudo se prefiere la lobectomía tiroidea ya que la sobrevida es equivalente a la de la tiroidectomía total y las complicaciones como el hipoparatiroidismo son menos frecuentes. La tiroidectomía total generalmente se recomienda para el cáncer de tiroides bien diferenciado de 4 cm o más y para el cáncer de tiroides bilateral.
Las disecciones del compartimento central y lateral del cuello se realizan en pacientes con enfermedad que se ha propagado a los ganglios linfáticos regionales. Las disecciones profilácticas del compartimento central solo se realizan en pacientes con cáncer de tiroides medular y algunos cánceres de tiroides bien diferenciados que son grandes y tienen extensión extratiroidea. Se pueden considerar las disecciones laterales del cuello profilácticas en pacientes con cáncer medular de tiroides. Se deben evaluar los niveles de metanefrinas plasmáticas, calcio y hormona paratiroidea (HPT) antes de la operación en pacientes con sospecha de cáncer medular de tiroides hereditario para descartar feocromocitoma concomitante e hiperparatiroidismo como parte del síndrome MEN2A.
Para todos los tipos de cáncer de tiroides, los resultados oncológicos son mejores y las complicaciones son menores cuando la atención está a cargo de cirujanos de tiroides con un gran volumen de operaciones (>50 tiroidectomías por año).
| Estadificación clínica y estratificación del riesgo |
El sistema de estadificación de tumores, ganglios linfáticos y metástasis (TNM) del Comité Conjunto Americano sobre Cáncer (AJCC) predice la sobrevida específica de la enfermedad en función de la edad del paciente, el tamaño del tumor, la presencia de metástasis ganglionares, la invasión locorregional macroscópica y las metástasis distantes. Los sistemas de estratificación de riesgo de la Asociación Americana de Tiroides (ATA) y la Asociación Europea de Tiroides (ETA) predicen la recurrencia de la enfermedad porque incluyen características histopatológicas relevantes y algunos marcadores moleculares. Estos sistemas de estadificación se implementan inmediatamente después de la cirugía y aproximadamente 6 meses después y guían el tratamiento inicial y la magnitud de la vigilancia.
| Terapia adyuvante para el cáncer de tiroides |
Los objetivos de la administración de yodo radiactivo (RAI) posoperatorio a pacientes con cáncer de tiroides bien diferenciado después de una tiroidectomía total incluyen la destrucción del tejido tiroideo normal para facilitar el seguimiento con los niveles de tiroglobulina; la destrucción de la enfermedad persistente limitada sospechada para disminuir la recurrencia; o el tratamiento de pacientes con enfermedad persistente que tienen un alto riesgo de progresión.
Estudios observacionales retrospectivos y un ensayo aleatorizado reciente mostraron que el RAI no reduce las tasas de recurrencia entre los pacientes con cáncer de tiroides de bajo riesgo a los 3 años. En pacientes con alto riesgo de recurrencia, un estudio multicéntrico de 2936 pacientes (30% de ellos con alto riesgo) mostró una mejor sobrevida general y una disminución de las tasas de recurrencia después de la administración de RAI y por lo tanto se recomienda el yodo radioactivo para pacientes con alto riesgo de recurrencia.
En pacientes con riesgo intermedio de recurrencia, el uso de yodo radioactivo se considera selectivo. Los tumores con variantes RAS, típicamente carcinomas foliculares o carcinoma papilar de tiroides con variante folicular, responden a dosis repetidas de yodo radioactivo. Por el contrario, los cánceres de tiroides con variantes BRAF (tipo clásico y variantes de células altas) típicamente se vuelven refractarios al yodo radioactivo en pacientes que desarrollan enfermedad persistente. Por lo tanto, la administración repetida de yodo radioactivo debe limitarse a pacientes que continúan demostrando una respuesta terapéutica.
La supresión de tirotropina con dosis suprafisiológicas de levotiroxina se utiliza para prevenir el crecimiento de células cancerígenas y la producción de tiroglobulina. El beneficio de suprimir la tirotropina debe ser mayor que el riesgo de que un paciente desarrolle fibrilación auricular (8,5%) u osteoporosis (9,6%). La supresión inicial de la tirotropina por debajo de 0,1 mU/L mejora la sobrevida general entre pacientes con cáncer de tiroides de alto riesgo, pero no entre pacientes con riesgo intermedio o bajo de recurrencia. La supresión de tirotropina no se recomienda para el cáncer medular de tiroides porque las células C parafoliculares no expresan el receptor de tirotropina.
| Monitoreo a largo plazo después del tratamiento del cáncer de tiroides |
Después de la hemitiroidectomía, los pacientes son seguidos con ecografía tiroidea anualmente durante 5 años. Las hormonas tiroideas también se controlan anualmente porque el 29% de los pacientes pueden desarrollar hipotiroidismo después de la hemitiroidectomía.
Después de la tiroidectomía total, se utilizan una ecografía tiroidea anual, niveles de tiroglobulina, de anticuerpos antitiroglobulina y de tirotropina para detectar enfermedad persistente/recurrente en pacientes con cáncer de tiroides de bajo riesgo. No se recomienda la supresión de tirotropina para pacientes con cáncer de tiroides de bajo riesgo debido a su excelente pronóstico, y se recomiendan ecografías tiroideas menos frecuentes (anualmente o cada 2 años dependiendo de la respuesta a la terapia).
La TC de cuello y tórax con contraste después de la cirugía se reserva para la evaluación del cuello, el espacio retrofaríngeo, el mediastino o los pulmones cuando se sospecha cáncer de tiroides en base a niveles de tiroglobulina persistentemente elevados, pero sin detección ecográfica, o cuando hay una posible invasión del tracto aerodigestivo. La tomografía por emisión de positrones (PET)/TC con fluorodesoxiglucosa (FDG) es más sensible (83%) y específica (84%) en pacientes con subtipos histológicos agresivos como la variante de células altas, el cáncer de tiroides poco diferenciado y el carcinoma de tiroides oncocítico ampliamente invasivo.
La RM con gadolinio puede delinear la enfermedad en el compartimento central del cuello y el mediastino y detectar lesiones óseas en la columna vertebral. El paciente con carcinoma medular de tiroides debe ser seguido con medición de calcitonina y antígeno carcinoembrionario (CEA) y ecografía de tiroides 1 o 2 veces al año. Se debe obtener una TC de tórax y una RM de hígado para pacientes con niveles persistentemente elevados de CEA y calcitonina mayores de 150 pg/mL.
| Terapia estándar para cáncer de tiroides diferenciado recurrente |
Enfermedad locorregional. La mayoría de los cánceres de tiroides bien diferenciados persistentes o recurrentes se detectan en el cuello en los primeros 5 años después de la tiroidectomía inicial (tiempo medio hasta la recurrencia, 3,6 años). El tratamiento quirúrgico es el enfoque preferido para la enfermedad locorregional, y es poco probable que el yodo radioactivo brinde beneficios. La radioterapia externa en el cáncer de tiroides irresecable o en el caso de sospecha de enfermedad microscópica persistente, rara vez está indicada y se reserva para pacientes con un riesgo muy alto de recurrencia local.
Enfermedad metastásica a distancia. Un pequeño porcentaje de pacientes (5%) tiene enfermedad metastásica a distancia, ya sea en la presentación o durante el curso de su enfermedad. La histología y genómica del tumor predicen la ubicación de metástasis distantes, ya que el carcinoma papilar de tiroides (principalmente con variantes BRAF) se propaga a través del sistema linfático y hace metástasis en los ganglios linfáticos cervicales y el pulmón, mientras que el carcinoma folicular de tiroides y el carcinoma oncocítico de tiroides (principalmente con variantes RAS) se propagan por vía hematógena y las metástasis óseas son más frecuentes. La mortalidad difiere según el sitio del órgano afectado: la sobrevida a 5 años es del 77% en pacientes cuyo único sitio de metástasis es el pulmón, mientras que aquellos con metástasis óseas y hepáticas tienen una sobrevida a 5 años del 25% y 21%, respectivamente.
| Tratamiento del cáncer de tiroides avanzado |
La mayoría de los pacientes con cáncer de tiroides bien diferenciado refractario al yodo radiactivo y aquellos con cáncer de tiroides medular recurrente/metastásico tienen una enfermedad indolente y no necesitan tratamiento inmediato. Los criterios para iniciar la terapia sistémica incluyen la progresión de la enfermedad (crecimiento de metástasis) en imágenes transversales en los 14 meses anteriores, enfermedad sintomática, tumor que afecta un órgano o la función de una extremidad (fractura ósea) o tumores de 1,5 cm o más. Para algunos pacientes, puede ser más apropiado irradiar o extirpar quirúrgicamente una metástasis de cáncer de tiroides que esté comprometiendo la función de un órgano o una extremidad o que esté causando síntomas.
Hay 9 fármacos o combinaciones de fármacos aprobados por la FDA para el cáncer de tiroides. Los fármacos antiangiogénicos son inhibidores de la multiquinasa e incluyen sorafenib, lenvatinib, vandetinib y cabozantinib. Los agentes dirigidos incluyen los inhibidores selectivos de RET (selpercatinib) para tumores que albergan fusiones de RET o mutaciones de RET, inhibidores de NTRK (entrectinib, larotrectinib) para tumores con fusiones de NTRK y la combinación de inhibidores de BRAF/MEK (dabrafenib/trametinib) para tumores con mutaciones BRAF V600E. Ninguno de estos agentes es curativo y sus toxicidades limitan su uso. Es preferible retrasar su inicio.
| Terapias emergentes/novedosas |
Actualmente se están investigando dos estrategias emergentes que se benefician del uso temporal de terapias dirigidas: inhibidores de cinasas neoadyuvantes y terapia de rediferenciación para cáncer de tiroides diferenciado.